Densytometria
Osteoporoza na całym świecie stanowi coraz większy problem. Światowa Organizacja Zdrowia zalicza ją, razem z zawałem serca, rakiem i udarem mózgu, do głównych chorób cywilizacyjnych. Pomijając czynniki genetyczne, skłonności dziedziczne możemy mieć duży wpływ na jej powstanie. Ogromny postęp cywilizacji i związana z nim zmiana sposobu i jakości odżywiania się, a także stylu życia odgrywa znaczącą rolę w powstawaniu ubytków masy kostnej.
Brak aktywności ruchowej związany z rozwojem, powszechna dostępność komunikacji, rozwój elektroniki, sprzętu audio-video, komputeryzacja szeroko pojętego gospodarstwa domowego, ruchome schody, chodniki, windy i inne udogodnienia powodujące ograniczenie wysiłku fizycznego a także dobrobyt i zła dieta są cechami charakteryzującymi współczesne społeczeństwo. Coraz większa wykrywalność tego schorzenia wiąże się również z dłuższą średnią życia, zarówno kobiet, jak i mężczyzn, co jest wynikiem osiągnięć medycyny oraz wzrostem populacji osób starszych.
Również ogromna ilość nowych preparatów stosowana w leczeniu chorób z zakresu różnych narządów i układów, jako działanie uboczne powoduje zmniejszenie gęstości kości, które stają się porowate i cienkie. Może to dać początek osteoporozie.
Na podstawie badań epidemiologicznych można stwierdzić, iż liczba złamań kości nieustannie rośnie. Powoduje to coraz większe nakłady finansowe na opiekę nad chorymi, którzy cierpią i są pozbawieni samodzielności. Rosną również koszty ich leczenia. Typowe złamania kości w osteoporozie obejmują: złamania szyjki kości udowej, złamania trzonów kręgów (głównie odcinka piersiowego i lędźwiowego) oraz złamania części dystalnej kości promieniowej. Na podstawie pomiaru masy kości i oceny biologicznych markerów resorpcji i kościotworzenia można ustalić zagrożenie chorobą lub stopień jej zaawansowania. Ważne jest też objęcie opieką kobiet z grupy ryzyka.
Wzrost ryzyka wystąpienia złamań określają trzy wskaźniki:
- Niska szczytowa masa kostna uzyskana we wczesnym okresie życia dojrzałego
- Niska aktualna gęstość kości – niedostateczne utrzymywanie szczytowej masy kostnej
- Szybkość i czas utraty masy kostnej.
Osteoporozę zaliczamy do metabolicznych chorób kości. Charakteryzuje się zmniejszeniem gęstości prawidłowo zmineralizowanej kości, która staje się krucha i zdecydowanie bardziej podatna na złamania. W ciągu ostatnich dwudziestu lat dokonał się istotny postęp w zrozumieniu etiopatogenezy tego schorzenia. Udoskonala się i rozszerza diagnostykę oraz ustala nowe standardy leczenia osteoporozy. Z tą jednostką chorobową na co dzień spotykają się ortopedzi, reumatolodzy, endokrynolodzy, chirurdzy, radiolodzy i ginekolodzy.
Z ubytkiem masy kostnej i osteoporozą wiążą się takie hasła: „za mało kości w kości”, „patologicznie zmniejszona masa kości w stosunku do normy wieku, płci i rasy”, „problem głównie łamliwości kości, a nie tylko jej masy”.
Natomiast ścisła definicja brzmi: „Osteoporoza jest układową chorobą szkieletu, charakteryzującą się niską masą kości, upośledzoną mikroarchitekturą tkanki kostnej i w konsekwencji zwiększoną jej kruchością i podatnością na złamania”.
Każdy wiek ma swoją normę gęstości kości. Dokładne pomiary składników mineralnych tkanki kostnej stanowią podstawę klinicznej definicji osteoporozy. Dla ułatwienia interpretacji uzyskane wyniki pomiarów masy kostnej w trakcie obróbki komputerowej odnoszone są do masy kości osób zdrowych tej samej płci i norm wiekowych. Szczytowa wartość masy kostnej osiągana jest między 20 a 29 rokiem życia, kiedy masa szkieletu przestaje wzrastać, a kościotworzenie i resorpcja wyrównują się. Kryterium rozpoznania osteoporozy i osteopenii oparte jest na stopniu zmniejszenia masy kostnej w badaniu densytometrycznym, opierając się o pomiary w szyjce kości udowej metodą DEXA, porównując je do wartości referencyjnej, jaką jest szczytowa masa kostna zdrowych, młodych kobiet w wieku 20-29 lat. Wyniki pomiaru wyraża się odchyleniem standardowym (SD), zwanym T-score. Porównanie do średniej wartości masy kostnej osób w tym samym wieku wyraża się również odchyleniem standardowym, zwanym Z-score. Wartości prawidłowe wynoszą plus-minus 1,0 SD (+/ 1,0 T-score). Osteopenia (niska masa kości) definiuje BMD między minus 1,0 a minus 2,5 SD (T-score).
Osteoporozę definiuje BMD 2,5 odchylenia standardowego (SD) poniżej szczytowej masy kostnej młodych, zdrowych kobiet (T-score poniżej 2,5 SD). Termin osteoporozy zaawansowanej zarezerwowany jest dla masy kostnej jak w przypadku osteoporozy, ale już ze stwierdzonymi złamaniami. Wiemy już, że osteoporoza jest chorobą przewlekłą, której korzenie tkwią w dzieciństwie. Rozwojowi jej sprzyja bardzo wiele czynników, zwanych czynnikami ryzyka. Można je podzielić na niemodyfikalne, tzn. zdeterminowane genetycznie i modyfikalne, związane z trybem życia i dietą.
Czynniki ryzyka osteoporozy:
1. Związane z trybem życia
- mała aktywność fizyczna
- palenie tytoniu,
2. Żywieniowe
- wieloletnie, zbyt niskie (wobec zapotrzebowania) spożycie wapnia
- nieprawidłowe odżywianie (głównie niedostateczne spożycie mleka)
- hipolaktazja
- stosowanie diety wegetariańskiej
- zbyt niska podaż witaminy D
- niedostateczne spożycie ryb
- mała ekspozycja na światło słoneczne
- zbyt duże spożycie produktów zwiększających wydalanie wapnia z moczem
- niedobór masy ciała
- nadużywanie alkoholu
3. Genetyczne
Czynniki ryzyka powodują, że szczytowa masa kostna osiągana do 30 roku życia jest zbyt mała, a utrata kości wraz z wiekiem nadmierna. Ich skutkiem jest zmniejszenie masy kostnej poniżej normy dla wieku.
Szczytowa masa kostna w przeważającym stopniu uwarunkowana jest genetycznie (nawet do 80%). Czynniki żywieniowe (podaż wapnia i witaminy D) oraz aktywność fizyczna sprzyjają ekspresji genetycznej w osiągnięciu maksymalnej szczytowej masy kostnej.
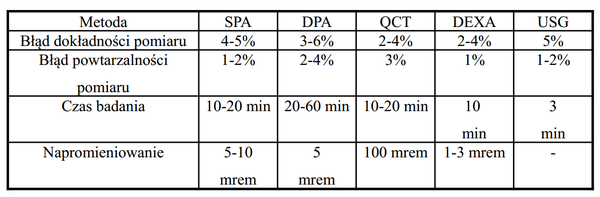
Obecnie obowiązującym standardem w rozpoznawaniu osteoporozy jest pomiar gęstości kości (BMD) metodą DXA w szyjce kości udowej (bliższym końcu kości udowej) lub ewentualnie w odcinku L1-L4 kręgosłupa. Badanie radiologiczne służy głównie do dokumentacji złamań i diagnostyki różnicowej. Tomografia komputerowa i rezonans magnetyczny dostarczają cennych informacji w dalszej diagnostyce różnicowej i rozpoznawaniu innych zespołów chorobowych. Ultrasonografia, ze względu na znacznie tańszą aparaturę, niższe koszty i krótki czas badania a także brak działań ubocznych promieniowania jonizującego powinna stanowić przesiewową metodę w diagnostyce ubytków masy kostnej.
Porównanie aktualnie stosowanych metod pomiaru gęstości kości
Osteopenia to choroba kości, w przebiegu której dochodzi do zmniejszenia się gęstości mineralnej kośćca. Osteopenia powszechnie jest uważana za wczesne stadium osteoporozy. Rzeczywiście, nieleczona osteopenia może doprowadzić do zwoju tej choroby, dlatego należy jak najszybciej wdrożyć odpowiednie leczenie. Jednak nie u każdego pacjenta z osteopenią dochodzi do rozwoju tej choroby. Osteopenia, podobnie jak osteoporoza, często pojawia się u obojga płci, ale najczęściej u kobiet po menopauzie. Wówczas bezpośrednią przyczyną zmniejszenia masy kostnej jest hipoestrogenizm, czyli niedobór estrogenów. Hormony te, w normalnym stężeniu, wpływają korzystnie na metabolizm kostny. Jednak w okresie menopauzy jajniki wytwarzają coraz mniejsze ilości estrogenów, które w coraz mniejszym stopniu działają ochronnie na kości. W związku z tym dochodzi do przewagi procesów osteolizy (niszczenia kości) nad osteogenezą (kościotworzeniem).
W przypadku niewielkiego ubytku masy kostnej wystarczy zadbać o odpowiednią dietę, bogatą głównie w wapń i witaminę D. Składniki te można znaleźć przede wszystkim w produktach mlecznych. Również magnez (np. pestki dyni, otręby pszenne, orzechy) wpływa korzystnie na gęstość mineralną kości, bo bierze udział w procesie przyswajania wapnia. W jadłospisie nie powinno również zabraknąć witaminy K (np. szpinak, żółtka jaj), która - przyjmowana razem w witaminą D - powstrzymuje nie tylko rozwój osteopenii, ale też osteoporozy, bo pierwsza witamina wzmacnia działanie drugiej. Należy także unikać palenia papierosów oraz spożywać kawę (zwiększa utratę wapnia, a to osłabia kości) i alkohol (upośledza przemianę witaminy D, co prowadzi do zmniejszenia przyswajania wapnia) w umiarkowanych ilościach.
Pomocne są także odpowiednie ćwiczenia - najlepiej bieganie i chodzenie, rozważna gimnastyka. Mimo wciąż rosnącej wiedzy nadal nie udzielono jednoznacznej odpowiedzi, czy ubytek masy kostnej jest stosunkowo rzadkim problemem ściśle związanym z ciążą, czy też chorobą przypadkową, ujawniającą się u osoby bez wcześniejszych objawów. Wzrastający płód czerpie od matki 30-35g wapnia w trakcie trwania ciąży, jednak istotny jest fakt, że w ostatnim trzecim trymestrze proces ten postępuje dość gwałtownie, gdyż dzienny aktywny transport przez łożysko tego pierwiastka wynosi około 250-300 mg. Oszacowano, że ilość ta odpowiada 3% wapnia zawartego w matczynym szkielecie. Wzrost metabolizmu wapnia ujawnia się w dwóch pierwszych trymestrach ciąży i poprzedza wzrost zapotrzebowania płodu na ten pierwiastek. Zapotrzebowanie na wapń u płodu jest największe w trzecim trymestrze ciąży a wówczas zmiany w gospodarce hormonalnej i mechanizmy obronne przed utratą wapnia nie są już tak wydajne. Stąd też resorpcja kości w tym okresie, a także w okresie karmienia piersią jest największa.
Wpływ na różny stopień utraty masy kostnej mogą mieć indywidualne różnice w codziennej podaży wapnia i witaminy D3, różna ekspozycja na słońce, wiek w pierwszej ciąży, wyjściowa gęstość kości, antykoncepcja w okresie poprzedzającym ciążę, karmienie piersią i inne dotychczas nie uwzględniane czynniki. Za gęstość mineralną tkanki kostnej w około 80% odpowiedzialne są czynniki genetyczne. Osteoporoza wydaje się być schorzeniem wielogenowym i wieloczynnikowym. Uważa się, że za spadek masy kostnej odpowiada duża liczba genów, z których każdy z osobna może wywierać niewielki wpływ na ekspresję danej cechy. Badania epidemiologiczne wykazały, że u kobiet z dużym ubytkiem masy kostnej, narażonych na złamania osteoporotyczne, matki też wykazywały objawy związane ze znacznym spadkiem gęstości kości i miały skłonności do ich złamań.
Osteoporoza przez wiele lat może nie dawać żadnych objawów. Często jej pierwszym sygnałem jest złamanie kości podczas niegroźnego z pozoru upadku (najczęściej są to złamania kręgosłupa, kości nadgarstków i bioder). Czasami przed złamaniem pojawiają się objawy zwiastujące, takie jak, np. bóle kości. Leczenie osteoporozy ma na celu zapobieganie złamaniom. Leki na osteoporozę mogą mieć różne działanie: powstrzymują postępującą degradację kości, czyli resorpcję (leki antyresorpcyjne), modyfikują tworzenie kości (leki anaboliczne) bądź też regulują oba te procesy. Do badań przesiewowych służą densytometry QUS (Quantitative Ultrasonography). Badanie wykonuje się z zastosowaniem specjalnego aparatu ultrasonograficznego „Achilles ” firmy Lunar Co (USA) lub "Sahara" firmy Hologic (USA).
Densytometry ultradźwiękowe Achilles służą do badania gęstości kości piętowej. Są to aparaty przenośne o dużej precyzji pomiaru, pozwalające na ocenę ryzyka złamań osteoporotycznych, oraz monitorowanie postępów choroby lub leczenia. Średni błąd precyzji w stosunku do aparatów DXA wg producenta wynosi od 1,7% do 2 %. W wyniku pomiaru otrzymujemy indeks STIFFNESS z klasyfikacją WHO, wskaźnik T-score (oraz zmiana procentowa w stosunku do młodych dorosłych) i wskaźnik Z-score (oraz zmiana procentowa w stosunku do rówieśników). Metoda pomiaru ultradźwiękowa, sucha – bez konieczności zanurzania nogi w wodzie. System absorpcjometrii ultradźwiękowej to wnikliwa analiza szybkości przechodzenia i stopnia tłumienia impulsu ultradźwiękowego, który przykładany jest do kości piętowej, wybranej ze względu na bardzo duży (największy w całym szkielecie) stosunek ilości kości gąbczastej do substancji zbitej. Głowica ultradźwiękowa generuje falę dźwiękową, a następnie czujnik umieszczony najczęściej po stronie przeciwnej mierzy jej parametry po przejściu przez kość. Aparatura analizuje zachodzące zmiany fali dźwiękowej, jak: osłabienie (wyciszenie, wygłuszenie) i spowolnienie.
Wyniki pomiarów wyrażane są jako:
- BUA - Broad Ultrasounds Attenuation (szerokopasmowe tłumienie ultradźwięków)
- SOS – Speed of Sound (prędkość rozchodzenia się fali dźwiękowej)
- Stiffness - wskaźnik wytrzymałości - obliczany na podstawie BUA i SOS.
Krótki czas badania oraz duża precyzja, czyni aparat doskonałym narzędziem do badań przesiewowych. Dodatkowe zalety to waga aparatu poniżej 10 kg oraz wbudowana drukarka termiczna, pozwalająca na natychmiastowy wydruk z wynikami badania. Jest coraz powszechniej dostępne i nieszkodliwe dla organizmu, można wykonywać je również w ciąży.



